Cáncer de mama

Aspectos básicos
¿Qué es?
Según datos del Registro de Cáncer de Madrid, RTMAD, se registraron 3.899 casos durante el año 2015 en los hospitales públicos de la Comunidad de Madrid. De ellos, 3.871 (99,3%) fueron en mujeres y 28 (0,7%) en hombres. Cuando se consideran todos los tumores malignos, el cáncer de mama fue responsable del 30% de los cánceres en mujeres y del 13,6% en la población general (hombres y mujeres). Estas cifras son similares a las de los años previos 2014, 2013 y 2012.
Las mujeres de alto riesgo de cáncer de mama, como las portadoras de mutaciones BRCA, u otros síndromes hereditarios, las pacientes que han tenido un cáncer de mama o de ovario previo, etc deben seguir programas específicos de seguimiento ajustados a sus características. El programa de cribado de cáncer de mama está implantado desde hace años en la Comunidad de Madrid. La prueba de cribado es la mamografía digital, con una periodicidad bienal. La población diana a la que va dirigido este programa son las mujeres con edades comprendidas entre los 50 y los 69 años (ambas inclusive). La mamografía de cribado puede detectar lesiones precoces, que no se palpan, y permitir así un diagnóstico y un tratamiento precoces.
En cuanto al tratamiento, en el campo quirúrgico, la mastectomía queda ahora reservada para un subgrupo pequeño de pacientes mientras que la cirugía conservadora es la mejor opción para muchas mujeres. Además, la radioterapia, la hormonoterapia, la quimioterapia y los fármacos dirigidos contra dianas moleculares contribuyen de manera significativa a reducir las recidivas, conseguir un mejor control de la enfermedad y aumentar las tasas de supervivencia. El tratamiento concreto que está indicado en cada paciente depende de sus características personales y las de su tumor, y es establecido por los especialistas que la tratan.
Gracias a los programas de cribado de la población estándar y de la de alto riesgo, y a la concienciación de las mujeres de consultar rápidamente si sospechan que pueden tener este tumor, y a los avances científicos producidos en el campo de las técnicas de imagen y los tratamientos, la supervivencia de las pacientes con cáncer de mama es mejor.
Es importante que las mujeres participen en el programa de cribado del cáncer de mama y en programas de cribado/seguimiento específicos de alto riesgo (según esté indicado), que consulten si se notan un nódulo en la mama, enrojecimiento de la piel de mama, u algún síntoma o signo que les haga sospechar que pueden tener este tumor.
La participación de muchas pacientes con cáncer de mama en ensayos clínicos ha sido esencial y sigue siéndolo para avanzar en la curación de esta enfermedad.
Es importante también llevar una vida sana, con una dieta equilibrada, realizar ejercicio físico y evitar el sobrepeso.
La mama está situada encima de los músculos que cubren las costillas. Principalmente está formada por tejido adiposo (grasa) que es el que le da consistencia y volumen. La mama se compone de lóbulos que a la vez contienen los lobulillos, donde se hallan las glándulas de secreción de la leche.
Hay unos pequeños conductos, llamados conductos galactóforos, que conectan las glándulas, los lóbulos y los lobulillos. Mediante los conductos la leche llega hasta el pezón, que se encuentra en el centro de la areola (la zona de piel más oscura que rodea el pezón).
Toda la mama está irrigada por vasos sanguíneos y vasos linfáticos. Los vasos sanguíneos aportan la sangre a las células. Los vasos linfáticos forman parte del sistema de defensa del cuerpo y están conectados con los ganglios, que son los que atrapan las bacterias, las células cancerosas y otras sustancias perjudiciales que le llegan a través de la linfa, un líquido de color claro que circula por los vasos linfáticos.
Los ganglios linfáticos más próximos a la mama están en las axilas, en la arteria mamaria y en la zona supraclavicular (por encima de la clavícula, en la base del cuello).
La glándula mamaria es una estructura dedicada a la síntesis y la secreción de leche. Está estructurada como una sucesión de conductos y lobulillos recubiertos por la membrana basal y rodeados del estroma mamario.
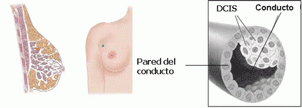
El cáncer de mama aparece en las células que forman los conductos o los lobulillos. El carcinoma in situ es una proliferación o crecimiento celular que no penetra ni atraviesa una línea que se denomina como membrana basal.
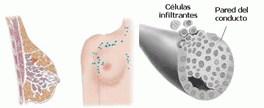
Si las células consiguen penetrar la membrana basal hablamos de carcinoma infiltrante.
Tumores benignos: no son cancerosos. Sus células no invaden otras partes del cuerpo; generalmente se pueden eliminar o extraer y no suelen reaparecer.
Tumores malignos: sí que son cancerosos. Las células de estos tumores pueden invadir tejidos próximos o bien diseminarse por otras partes del cuerpo. Esta diseminación desde una parte del cuerpo en otra se llama metástasis.
El cáncer de mama se puede diagnosticar en diferentes situaciones o etapas:
- In situ: cuando se halla localizado donde se inició, en el conducto o en el lóbulo.
- Infiltrante: cuando rompe el conducto o el lóbulo e infiltra el tejido de la mama.
- Con diseminación linfática regional: cuando las células cancerosas son transportadas a los ganglios a través de la linfa. El grupo ganglionar que resulta afectado con mayor frecuencia es el de la axila.
- Con diseminación a través de la sangre o metastásico: Lo que sucede es que la sangre transporta las células cancerosas a otros órganos; los más frecuentes son los huesos, el hígado, el pulmón y el cerebro. Así, el cáncer que se genera en estos órganos tiene el mismo tipo de células que el cáncer de mama, por lo tanto se denomina, por ejemplo, cáncer de mama con metástasis ósea; no se trata de un cáncer de huesos y, por lo tanto, se trata como cáncer de mama con metástasis.
Las mujeres de alto riesgo de cáncer de mama, como las portadoras de mutaciones BRCA, u otros síndromes hereditarios, las pacientes que han tenido un cáncer de mama o de ovario previo, etc deben seguir programas específicos de seguimiento ajustados a sus características. El programa de cribado de cáncer de mama está implantado desde hace años en la Comunidad de Madrid. La prueba de cribado es la mamografía digital, con una periodicidad bienal. La población diana a la que va dirigido este programa son las mujeres con edades comprendidas entre los 50 y los 69 años (ambas inclusive). La mamografía de cribado puede detectar lesiones precoces, que no se palpan, y permitir así un diagnóstico y un tratamiento precoces.
En cuanto al tratamiento, en el campo quirúrgico, la mastectomía queda ahora reservada para un subgrupo pequeño de pacientes mientras que la cirugía conservadora es la mejor opción para muchas mujeres. Además, la radioterapia, la hormonoterapia, la quimioterapia y los fármacos dirigidos contra dianas moleculares contribuyen de manera significativa a reducir las recidivas, conseguir un mejor control de la enfermedad y aumentar las tasas de supervivencia. El tratamiento concreto que está indicado en cada paciente depende de sus características personales y las de su tumor, y es establecido por los especialistas que la tratan.
Gracias a los programas de cribado de la población estándar y de la de alto riesgo, y a la concienciación de las mujeres de consultar rápidamente si sospechan que pueden tener este tumor, y a los avances científicos producidos en el campo de las técnicas de imagen y los tratamientos, la supervivencia de las pacientes con cáncer de mama es mejor.
Es importante que las mujeres participen en el programa de cribado del cáncer de mama y en programas de cribado/seguimiento específicos de alto riesgo (según esté indicado), que consulten si se notan un nódulo en la mama, enrojecimiento de la piel de mama, u algún síntoma o signo que les haga sospechar que pueden tener este tumor.
La participación de muchas pacientes con cáncer de mama en ensayos clínicos ha sido esencial y sigue siéndolo para avanzar en la curación de esta enfermedad.
Es importante también llevar una vida sana, con una dieta equilibrada, realizar ejercicio físico y evitar el sobrepeso.
La mama está situada encima de los músculos que cubren las costillas. Principalmente está formada por tejido adiposo (grasa) que es el que le da consistencia y volumen. La mama se compone de lóbulos que a la vez contienen los lobulillos, donde se hallan las glándulas de secreción de la leche.
Hay unos pequeños conductos, llamados conductos galactóforos, que conectan las glándulas, los lóbulos y los lobulillos. Mediante los conductos la leche llega hasta el pezón, que se encuentra en el centro de la areola (la zona de piel más oscura que rodea el pezón).
Toda la mama está irrigada por vasos sanguíneos y vasos linfáticos. Los vasos sanguíneos aportan la sangre a las células. Los vasos linfáticos forman parte del sistema de defensa del cuerpo y están conectados con los ganglios, que son los que atrapan las bacterias, las células cancerosas y otras sustancias perjudiciales que le llegan a través de la linfa, un líquido de color claro que circula por los vasos linfáticos.
Los ganglios linfáticos más próximos a la mama están en las axilas, en la arteria mamaria y en la zona supraclavicular (por encima de la clavícula, en la base del cuello).
La glándula mamaria es una estructura dedicada a la síntesis y la secreción de leche. Está estructurada como una sucesión de conductos y lobulillos recubiertos por la membrana basal y rodeados del estroma mamario.
El cáncer de mama aparece en las células que forman los conductos o los lobulillos. El carcinoma in situ es una proliferación o crecimiento celular que no penetra ni atraviesa una línea que se denomina como membrana basal.
Si las células consiguen penetrar la membrana basal hablamos de carcinoma infiltrante.
Tumores benignos: no son cancerosos. Sus células no invaden otras partes del cuerpo; generalmente se pueden eliminar o extraer y no suelen reaparecer.
Tumores malignos: sí que son cancerosos. Las células de estos tumores pueden invadir tejidos próximos o bien diseminarse por otras partes del cuerpo. Esta diseminación desde una parte del cuerpo en otra se llama metástasis.
El cáncer de mama se puede diagnosticar en diferentes situaciones o etapas:
- In situ: cuando se halla localizado donde se inició, en el conducto o en el lóbulo.
- Infiltrante: cuando rompe el conducto o el lóbulo e infiltra el tejido de la mama.
- Con diseminación linfática regional: cuando las células cancerosas son transportadas a los ganglios a través de la linfa. El grupo ganglionar que resulta afectado con mayor frecuencia es el de la axila.
- Con diseminación a través de la sangre o metastásico: Lo que sucede es que la sangre transporta las células cancerosas a otros órganos; los más frecuentes son los huesos, el hígado, el pulmón y el cerebro. Así, el cáncer que se genera en estos órganos tiene el mismo tipo de células que el cáncer de mama, por lo tanto se denomina, por ejemplo, cáncer de mama con metástasis ósea; no se trata de un cáncer de huesos y, por lo tanto, se trata como cáncer de mama con metástasis.
Causas
Se desconocen las causas exactas por las que se produce el cáncer de mama. La investigación muestra que algunas mujeres con ciertos factores de riesgo tienen más probabilidad de padecer cáncer de mama que otras mujeres.
Se denomina factor de riesgo a cualquier elemento que aumenta las posibilidades de que una persona pueda padecer cáncer, pero la mayoría de estos factores no son causa directa. Existen factores de riesgo que se pueden controlar, como el tabaquismo, y otros que no, como la edad y los aspectos hereditarios.
En el caso del cáncer de mama, se considera de riesgo aumentado:
¿Cómo detectarlo?
Es importante que la mujer tome un papel activo en la detección precoz del cáncer de mama. Los programas de detección precoz incluyen como elemento básico la mamografía como prueba de imagen radiográfica.
La mamografía es un tipo especial de radiografía. Es el mejor método de detección precoz del cáncer de mama, aunque a veces no detecte todos los tumores. Hay estudios que demuestran que hacerse una mamografía de forma regular disminuye la mortalidad por cáncer de mama en las mujeres mayores de 50 años. Cuando se analizan los resultados publicados, se observa que la reducción de la mortalidad por cáncer de mama en los grupos de estudio en este grupo de edad se aproxima a un 20 - 30%.
En las mamografías se usan bajos niveles de radiación. La mama se coloca entre dos planchas y se presiona. Esta presión puede ser algo molesta pero sólo dura unos segundos. Pueden verse tumores antes de que sean palpables. Las mamografías pueden mostrar también pequeños depósitos de calcio que se llaman micro-calcificaciones. Muchos de estos depósitos son benignos, pero también pueden ser un signo precoz de cáncer.
En razón de ello, se puso en marcha en la Comunidad de Madrid el "Programa de detección precoz del Cáncer de Mama" denominado DEPRECAM en diciembre 1998. Ofrece, a todas las madrileñas de entre 50 y 69 años, que no precisan ser seguidas en programas de alto riesgo de cáncer de mama, la posibilidad de realizarse una mamografía cada dos años. Este programa de cribado, cuenta con un sistema informático común en todos los niveles. Todas las áreas disponen de una Unidad de Exploración Mamográfica de referencia, que atiende la demanda de la población asignada a cada zona.
Síntomas
Normalmente el dolor no es síntoma de cáncer, aunque su presencia mantenida e independiente del ciclo menstrual necesita valoración médica. En las fases iniciales de la enfermedad el cáncer de mama no acostumbra a presentar síntomas. Cuando es diagnosticado en estas fases, normalmente es porque la mujer está siguiendo un programa de prevención (cribaje) o porque se hace una mamografía por otra causa.
Los síntomas más habituales son:
- Aparición de un bulto, nódulo o zona indurada y grumosa en la mama que antes no estaba
- Aparición de un nódulo en la axila
- Cambios en la forma o tamaño de la mama
- Irregularidades en el contorno de la mama
- Alteraciones en la piel de la mama: cambios de color, piel de naranja, llagas
- Cambios en el pezón: con retracción del mismo, secreción de fluido o con tejido arrugado y escamoso
- Menos movilidad en una de las mamas cuando se levantan los brazos simultáneamente.
Estos síntomas también pueden ser causados por otros problemas de salud. Ante su aparición se debe consultar al médico con el fin de hacer el diagnóstico correcto lo antes que se pueda.
Diagnóstico
Si tiene algún problema en la mama, no dude en consultarlo con su médico. La mayoría de las veces los nódulos o cambios en la mama son benignos, pero en ocasiones hay que realizar una serie de pruebas que ayudan a diagnosticar que es lo que lo produce.
Pruebas diagnósticas
En general, se utilizan diversas pruebas para diagnosticar el cáncer y para determinar su grado de extensión a otros órganos. No todas las pruebas se hacen en todas las personas, sino que depende de factores como la edad y el estado de salud, el tipo de cáncer, la gravedad de los síntomas y los resultados de pruebas anteriores.
En el caso del cáncer de mama se pueden plantear las pruebas siguientes:
Estadificación o estadio clínico
Después de confirmar el diagnóstico de cáncer de mama es necesario conocer su grado de extensión, con el fin de planificar el tratamiento más adecuado. El grado de extensión también se llama estadificación del tumor.
Los estadios del cáncer de mama son los siguientes:
Estadio 0
Carcinoma in situ lobular (LCIS).
Las células premalignas se encuentran dentro del conducto del lóbulo. Raramente es un tumor invasivo, pero su presencia en ocasiones puede incrementa el riesgo de cáncer en las dos mamas.
Carcinoma ductal in situ (DCIS).
También denominado carcinoma intraductal. Las células premalignas se encuentran dentro del conducto. En este estadio no invade las estructuras próximas, pero podría crecer y pasar a carcinoma invasivo si se deja a evolucionar.
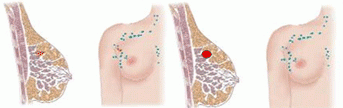
Estadio I
Es el estadio inicial del cáncer invasivo de mama:
Tamaño: inferior o igual a 2 cm.
Afectación ganglionar: no.
Metástasis a distancia: no
Estadio II
Se pueden dar diversas situaciones:
Tamaño: entre 2 y 5 cm.
Afectación ganglionar: no o poco extensa.
Metástasis a distancia: no.
Estadio III
También se pueden dar diversas circunstancias:
Tamaño: mayor de 5 cm o afectación de la piel o musculatura de la pared torácica.
Afectación ganglionar: poco o muy extensa. A veces se extiende fuera de la axila.
Metástasis a distancia: no.
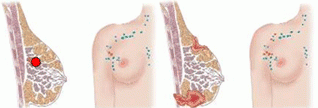
Estadio IV
La metástasis es a distancia. El cáncer se ha diseminado a otras partes del cuerpo.
Tamaño: cualquiera
Afectación ganglionar: cualquiera.
Metástasis a distancia: sí.
Cáncer recurrente o recidivante.
Se produce cuando, pasado un tiempo tras haber tenido cáncer de mama, vuelve a aparecer localizado en la mama, en la pared torácica o en otra parte del cuerpo.
Tratamiento
Los tratamientos para el cáncer de mama pueden ser locales o sistémicos. Los denominados tratamientos locales se basan en destruir las células cancerígenas en un área específica. La cirugía y la radioterapia son tratamientos locales. Los tratamientos sistémicos se utilizan para destruir las células cancerígenas en cualquier parte del cuerpo. La quimioterapia y el tratamiento hormonal son tratamientos sistémicos.
Como en otros tumores, el tratamiento es interdisciplinar, es decir, la paciente puede tener un solo tipo de tratamiento o varias combinaciones a la vez. El tratamiento del cáncer de mama por tanto depende de la edad, del tamaño, estadio clínico y el tipo biológico de tumor (grado de diferenciación celular, receptores hormonales y de la positividad o sobreexpresión del HER2), así como también del estado general específico de cada persona.
Tratamiento personalizado. Predictores genéticos en cáncer de mama (PREGECaM)
La Comunidad de Madrid, aplicando el concepto de medicina personalizada, está implantado el Programa PREGECaM basado en la utilización de tests genómicos que ayudan en la toma de decisiones terapéuticas en el cáncer de mama en estadios iniciales, con ganglios negativos, para los casos que existen dudas sobre si es preciso administrar quimioterapia (QT)
El objetivo del PREGECaM es ayudar a individualizar el tratamiento de la paciente. La información que aportan los tests tras cirugía pueden ayudar a estimar el riesgo de recaída. Según el nivel de riesgo, el oncólogo valorará si la administración de quimioterapia está indicada como tratamiento complementario del tumor. Por tanto, el resultado de los tests, puede ayudar al oncólogo a establecer el tratamiento más adecuado, en función de la firma génica del tumor de la paciente, aportando información sobre las posibilidades de que la paciente sufra una recaída, aspecto este que condiciona el tratamiento a emplear.
En el Programa PREGECaM participan los hospitales del Servicio Madrileño de Salud con Servicio de Oncología Médica, financiándose el coste de los test genómicos con cargo a los presupuestos de los hospitales de la Consejeria de Sanidad de la Comunidad de Madrid.
Los criterios clínicos de inclusión de las pacientes en este programa, han sido establecidos en base al conocimiento científico y experiencia de los distintos Jefes de Servicio de Oncología Medica, expertos tanto a nivel nacional como internacional. Por último, los test genómicos han sido objeto de varios estudios de coste-eficiencia en diferentes proyectos nacionales e internacionales con buenos resultados.
Efectos secundarios del tratamiento
El cáncer de mama y su tratamiento pueden ocasionar diferentes efectos secundarios generales y producidos por diversos factores. Por ejemplo, el tipo de intervención quirúrgica, la dosis, duración y tipo de quimioterapia o de radioterapia y, así como, por las características individuales de cada persona. Muchos de estos trastornos son temporales y se pueden controlar con facilidad, mientras que hay otros que se deben tratar más específicamente. A lo largo del tratamiento se hacen controles rutinarios con el fin de prevenirlos, ver la evolución y tolerancia general, y tratarlos si aparecen.
Cirugía
El tiempo de recuperación después de la intervención quirúrgica depende de cada persona. En estos tipos de intervención quirúrgica se pueden dar algunas de las situaciones siguientes:
Radioterapia
Los efectos secundarios de la radioterapia son locales. Por tanto, son distintos y están en función del tipo de tratamiento radioterápico utilizado, de la dosis y de la zona del cuerpo irradiada o tratada. Los más habituales en el tratamiento del cáncer de mama son los siguientes:
Quimioterapia
La quimioterapia actúa específicamente sobre las células que se dividen más rápidamente, tanto en las tumorales como en las sanas. Es por eso que pueden aparecer efectos secundarios, que pueden ser diferentes, dependiendo del tipo y la intensidad del tratamiento, según el tipo de medicamento utilizado, de la dosis y la duración del tratamiento. Teniendo en cuenta la localización de las células que se dividen rápidamente, los efectos secundarios globales más frecuentes se presentaran en las:
- Células de la sangre: cuando la quimioterapia afecta a las células sanas de la sangre puede aumentar el riesgo de tener infecciones, más facilidad para hacerse hematomas o para sangrar y sentirse más débil o cansado que habitualmente.
- Células de las raíces del cabello: según el medicamento usado puede haber pérdida de cabello o cambio de su color y consistencia.
- Células del tubo digestivo, que son aquéllas que se encuentran en la boca, el estómago y otras partes del aparato digestivo. En este sentido, se podría producir pérdida del apetito, náuseas, vómitos, diarrea, dificultad para tragar o tener algunas llagas en la boca y los labios.
Los efectos secundarios más frecuentes son:
Hormonoterapia
Los efectos secundarios de este tratamiento dependen del tipo de fármaco utilizado, como también del resto de las características individuales de la persona. Los más generales son similares al del proceso natural de la menopausia.
Los más habituales son:
Terapias biológicas
Los efectos secundarios de estos tratamientos son similares a los procesos de resfriado y gripe: fiebre, escalofríos, debilidad o náusea. Después del primer tratamiento estos síntomas se acostumbran a atenuar.
Linfedema del brazo
Es el edema o abultamiento del brazo por acumulo ocasional de liquido en el tejido celular subcutáneo y uno de los posibles efectos secundarios de la extirpación de los ganglios linfáticos axilares. Se trata de una hinchazón crónica en el brazo y la mano del lado de la intervención que puede ir acompañado de rigidez, a veces dolor y cierto grado de pérdida de movilidad.
En la mayoría de las mujeres, el linfedema causa molestias pero no discapacidad y puede resultar un antiestético problema añadido a la enfermedad para muchas de estas pacientes.
Consejos para la vida diaria
Tras el diagnóstico de un cáncer de mama, es probable que pases por diferentes etapas, y que por tanto el estado de ánimo no sea siempre el mismo, y cambie en cada una de esas distintas etapas adaptativas.
¿Cómo hablar a los hijos sobre el cáncer de mama?
Para las mujeres diagnosticadas de cáncer de mama un aspecto fundamental, dentro del complejo proceso de esta enfermedad, es aprender a explicar a sus hijos de manera sencilla y adecuada, temas importantes relacionados con la misma, con los tratamientos y sus efectos secundarios, con sus dudas y sus propias preocupaciones.
Reflexiones Claves
Comunicarse y hablar de forma adecuada con su hijo en éste ámbito conllevará consecuencias positivas tanto para la madre como para el hijo:
- Para la madre, el saber que tiene una comunicación con su hijo fluida, clara y coherente con el momento evolutivo del niño, le ayudará a poder adaptarse a cada etapa del tratamiento con una mayor tranquilidad.
- Para el hijo, el poder comunicarse plenamente con su madre sobre los aspectos que conlleva la nueva situación que son de interés para el (información a cerca de la enfermedad, expresión de sus sentimientos, pensamientos y emociones causados por las circunstancias nuevas que experimenta), facilitará que pueda adaptarse a ella mas fácilmente.
En este apartado, damos una serie de pautas para facilitar la comunicación madre-hijo en el ámbito de la enfermedad:



