Cáncer de colon y recto

Aspectos básicos
¿Cómo se desarrolla?
En general, las células de nuestro cuerpo crecen, se dividen para formar nuevas células y, finalmente, cuando mueren, son remplazadas por las nuevas. En ocasiones este ciclo puede alterarse; las células no mueren cuando deberían hacerlo y al mismo tiempo van creando nuevas células, de forma que el cuerpo se encuentra con un exceso de células que no necesita. Éstas, a su vez, pueden formar una masa o un tejido que llamamos tumor. Estos tumores pueden ser benignos o malignos.
No hay una causa única de tener Cáncer de Colon y Recto. Hombres y mujeres de cualquier etnia, raza ó grupo de edad tienen riesgo de padecer CCR.
El riesgo aumenta con la edad y aproximadamente el 90% de la gente que desarrolla la enfermedad está por encima de los 50 años.
La mayoría de la los ciudadanos con más de 50 años son considerados de riesgo para padecerlo. Usted puede tener un mayor riesgo de desarrollar CCR si usted tiene un historial familiar de cáncer de colon y recto o una historia personal de CCR, pólipos o enfermedad inflamatoria intestinal.
Debe consultar con su Médico de Atención Primaria cuando cumpla alguno de estos criterios:
- Un familiar de PRIMER GRADO MENOR DE 60 AÑOS CON CCR.
- Dos familiares de PRIMER o SEGUNDO GRADO DE CUALQUIER EDAD con CCR o cáncer DE ENDOMETRIO.
*Constituye Familiar de Primer grado: hermano, padres e hijos.
*Constituye Familiar de Segundo grado: abuelos, tíos nietos.
Una parte de los alimentos que han sido digeridos a través del esófago, el estómago y el intestino delgado llega al colon. En esta parte del aparato digestivo se absorbe el agua y los nutrientes minerales y se forman los residuos o heces, las cuales llegan al recto y, a través del ano, se expulsan al exterior del cuerpo.
El colon se divide en cuatro secciones: el colon ascendente, que corresponde a la parte derecha del abdomen; el colon transverso, que recorre el abdomen por la parte superior, de derecha a izquierda; el colon descendente, ubicado en la parte izquierda del abdomen y, finalmente, el colon sigmoide, que en la parte final se conecta con el recto.
Todo el colon está irrigado por vasos sanguíneos (venas y arterias) y vasos linfáticos (parecidos a las venas). Los vasos sanguíneos son los que aportan la sangre a las células, forman parte del sistema de defensa del cuerpo y se conectan con los ganglios. Estos son los que atrapan a las bacterias, las células cancerosas y otras sustancias perjudiciales que llegan a través de la linfa, un líquido de color claro que circula por los vasos linfáticos. Los ganglios linfáticos se encuentran a lo largo de todo el intestino grueso.
El cáncer de colon empieza en la mucosa del órgano (capa más interna) y puede afectar a otras o a todas las capas de la pared del intestino.
Cuando el cáncer colorrectal se disemina más allá de la mucosa en la que se ha originado, pueden encontrarse células malignas en los ganglios linfáticos cercanos (si las células han migrado a través de los vasos linfáticos) o bien metástasis en otros órganos (cuando las venas que recogen la sangre del colon y el recto la llevan al hígado y después pasar a la circulación general). Normalmente, el hígado es el órgano que actúa como primera estación de las células tumorales. En el caso de cánceres originados en el último tercio del recto, la primera estación son los pulmones.
El cáncer que se origina en el hígado como consecuencia de la diseminación de un cáncer colorrectal contiene el mismo tipo de células que el colorrectal. No es un cáncer de hígado, sino que se trata de un cáncer colorrectal con metástasis hepáticas. Por tanto, el tratamiento será para cáncer colorrectal y no para el cáncer de hígado.
Los síntomas son diversos y poco específicos. Entre los más comunes:
- Cambio en los hábitos intestinales.
- Diarrea, estreñimiento o sensación de que la evacuación no es completa.
- Sangre en las heces, que pueden ser muy oscuras o rojizas.
- Materia fecal de menor calibre o más líquida de lo habitual.
- Molestias en el abdomen, como dolor, hinchazón, presencia de gases, sensación de saciedad y cólicos.
- Pérdida de peso sin motivo aparente.
- Fatiga o cansancio persistente.
- Anemia (número bajo de eritrocitos) por pérdida de hierro sin causa aparente.
Estos síntomas también pueden ser debidos a otros problemas de salud. El cáncer colorrectal en fases iniciales no suele presentar síntomas muy alarmantes. En cuanto aparezcan, es mejor no esperar a ver si empeoran, sino que debe consultar al médico para que le de un diagnóstico lo antes posible.
Síntomas de presentación más frecuentes según edad:
- Pacientes < 50 años
- Masa palpable en hemiabdomen derecho.
- Tumoración rectal detectada en exploración manual.
- Rectorragia asociada a cambios del ritmo intestinal (aumento del número de deposiciones y/o disminución de la consistencia de las heces) durante más de 4 semanas.
- Pacientes > 50 años
- Masa palpable en hemiabdomen derecho.
- Tumoración rectal detectada en exploración manual.
- Anemia ferropénica de causa no filiada.
- Rectorragia persistente (>6 semanas) sin síntomas anales asociados.
- Cambio en el habito intestinal de reciente comienzo (aumento del número de deposiciones y/o disminución de la consistencia de las heces) durante más de 6 semanas sin cambios en la dieta.
No hay una causa única de tener Cáncer de Colon y Recto. Hombres y mujeres de cualquier etnia, raza ó grupo de edad tienen riesgo de padecer CCR.
El riesgo aumenta con la edad y aproximadamente el 90% de la gente que desarrolla la enfermedad está por encima de los 50 años.
La mayoría de la los ciudadanos con más de 50 años son considerados de riesgo para padecerlo. Usted puede tener un mayor riesgo de desarrollar CCR si usted tiene un historial familiar de cáncer de colon y recto o una historia personal de CCR, pólipos o enfermedad inflamatoria intestinal.
Debe consultar con su Médico de Atención Primaria cuando cumpla alguno de estos criterios:
- Un familiar de PRIMER GRADO MENOR DE 60 AÑOS CON CCR.
- Dos familiares de PRIMER o SEGUNDO GRADO DE CUALQUIER EDAD con CCR o cáncer DE ENDOMETRIO.
*Constituye Familiar de Primer grado: hermano, padres e hijos.
*Constituye Familiar de Segundo grado: abuelos, tíos nietos.
Una parte de los alimentos que han sido digeridos a través del esófago, el estómago y el intestino delgado llega al colon. En esta parte del aparato digestivo se absorbe el agua y los nutrientes minerales y se forman los residuos o heces, las cuales llegan al recto y, a través del ano, se expulsan al exterior del cuerpo.
El colon se divide en cuatro secciones: el colon ascendente, que corresponde a la parte derecha del abdomen; el colon transverso, que recorre el abdomen por la parte superior, de derecha a izquierda; el colon descendente, ubicado en la parte izquierda del abdomen y, finalmente, el colon sigmoide, que en la parte final se conecta con el recto.
Todo el colon está irrigado por vasos sanguíneos (venas y arterias) y vasos linfáticos (parecidos a las venas). Los vasos sanguíneos son los que aportan la sangre a las células, forman parte del sistema de defensa del cuerpo y se conectan con los ganglios. Estos son los que atrapan a las bacterias, las células cancerosas y otras sustancias perjudiciales que llegan a través de la linfa, un líquido de color claro que circula por los vasos linfáticos. Los ganglios linfáticos se encuentran a lo largo de todo el intestino grueso.
El cáncer de colon empieza en la mucosa del órgano (capa más interna) y puede afectar a otras o a todas las capas de la pared del intestino.
Cuando el cáncer colorrectal se disemina más allá de la mucosa en la que se ha originado, pueden encontrarse células malignas en los ganglios linfáticos cercanos (si las células han migrado a través de los vasos linfáticos) o bien metástasis en otros órganos (cuando las venas que recogen la sangre del colon y el recto la llevan al hígado y después pasar a la circulación general). Normalmente, el hígado es el órgano que actúa como primera estación de las células tumorales. En el caso de cánceres originados en el último tercio del recto, la primera estación son los pulmones.
El cáncer que se origina en el hígado como consecuencia de la diseminación de un cáncer colorrectal contiene el mismo tipo de células que el colorrectal. No es un cáncer de hígado, sino que se trata de un cáncer colorrectal con metástasis hepáticas. Por tanto, el tratamiento será para cáncer colorrectal y no para el cáncer de hígado.
Los síntomas son diversos y poco específicos. Entre los más comunes:
- Cambio en los hábitos intestinales.
- Diarrea, estreñimiento o sensación de que la evacuación no es completa.
- Sangre en las heces, que pueden ser muy oscuras o rojizas.
- Materia fecal de menor calibre o más líquida de lo habitual.
- Molestias en el abdomen, como dolor, hinchazón, presencia de gases, sensación de saciedad y cólicos.
- Pérdida de peso sin motivo aparente.
- Fatiga o cansancio persistente.
- Anemia (número bajo de eritrocitos) por pérdida de hierro sin causa aparente.
Estos síntomas también pueden ser debidos a otros problemas de salud. El cáncer colorrectal en fases iniciales no suele presentar síntomas muy alarmantes. En cuanto aparezcan, es mejor no esperar a ver si empeoran, sino que debe consultar al médico para que le de un diagnóstico lo antes posible.
Síntomas de presentación más frecuentes según edad:
- Pacientes < 50 años
- Masa palpable en hemiabdomen derecho.
- Tumoración rectal detectada en exploración manual.
- Rectorragia asociada a cambios del ritmo intestinal (aumento del número de deposiciones y/o disminución de la consistencia de las heces) durante más de 4 semanas.
- Pacientes > 50 años
- Masa palpable en hemiabdomen derecho.
- Tumoración rectal detectada en exploración manual.
- Anemia ferropénica de causa no filiada.
- Rectorragia persistente (>6 semanas) sin síntomas anales asociados.
- Cambio en el habito intestinal de reciente comienzo (aumento del número de deposiciones y/o disminución de la consistencia de las heces) durante más de 6 semanas sin cambios en la dieta.
Causas
Un factor de riesgo es cualquier circunstancia que aumenta la probabilidad de que una persona pueda padecer cáncer, pero la mayoría de los factores de riesgo no son una causa directa. La importancia de la identificación de los factores de riesgo, se deriva de que algunos de ellos, los relacionados con los hábitos y el estilo de vida, pueden modificarse para reducir el riesgo de aparición del cáncer.
En el caso del cáncer colorrectal, se consideran factores de riesgo:
Diagnóstico
En general, suelen utilizarse diferentes pruebas para diagnosticar el cáncer y determinar su grado de extensión a otros órganos. No todas las pruebas se realizan en todas las personas, sino que depende de factores como la edad y el estado de salud, el tipo de cáncer, la gravedad de los síntomas y los resultados de pruebas anteriores.
En el caso del cáncer colorrectal pueden realizarse las pruebas siguientes:
Estadíos
Después de confirmar el diagnóstico de cáncer colorrectal, es necesario conocer el grado de extensión para planificar el tratamiento más adecuado. El grado de extensión también se conoce como estadificación del tumor.
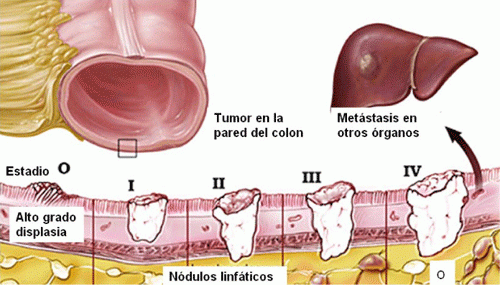
Los estadios del cáncer colorrectal son:
Estadio 0: carcinoma in situ
Las células cancerosas se encuentran en la capa interna (mucosa) de la pared del colon o del recto. La mayoría de los casos en este estadio pueden extirparse durante una colonoscopia.
Estadio I:
El tumor ha crecido y ha traspasado a otra capa (submucosa), pero no se ha producido la diseminación.
Estadio II:
El tumor se ha extendido más profundamente, en la parte interna de la pared del colon o del recto, y afecta a las capas más externas de la pared del intestino. Es posible que haya afectado a los tejidos próximos, pero no se ha producido diseminación a los ganglios linfáticos.
Estadio III:
El tumor se ha diseminado a los ganglios linfáticos cercanos, pero no a otras partes del cuerpo.
Estadio IV:
El tumor se ha diseminado a otras partes del cuerpo, como el hígado, los pulmones, el peritoneo (la membrana que cubre la cavidad abdominal) o los ovarios.
Cáncer recurrente o recidivado:
Se produce cuando, pasado un tiempo después de haber tenido el cáncer colorrectal, éste vuelve a aparecer, ya sea en el colon, el recto o en otra parte del cuerpo.
Tratamiento
Las opciones de tratamiento del cáncer colorrectal dependen de la localización del tumor en el colon o en el recto y del grado de extensión (estadificación), así como del estado de salud específico de cada persona. Se contemplan diversos tratamientos que pueden aplicarse individualmente o en combinación, como la cirugía, la quimioterapia, los tratamientos biológicos o la radioterapia.
Efectos secundarios del tratamiento
El tratamiento puede ocasionar diferentes efectos secundarios. Su aparición depende de muchos factores, como el tipo de cirugía, la dosis, la duración y el tipo de quimioterapia/terapias biológicas o radioterapia y, también, de las características individuales de cada persona. Muchos de estos trastornos son temporales y pueden controlarse fácilmente, pero otros deben tratarse más específicamente y alguno puede ser permanente, como la colostomía, en casos concretos. A lo largo del período de tratamiento se hacen controles rutinarios para reducir el riesgo de desarrollarlos y, si aparecen, tratarlos.
El cirujano, el oncólogo médico y/o el oncólogo radioterápico informarán a paciente de los beneficios y posibles efectos secundarios de cada tipo de tratamiento. A continuación se comentan los más habituales y se dan una serie de recomendaciones generales para su manejo, pero cada paciente debe consultar su tratamiento específico con sus especialistas y preguntarles cualquier duda.
Cirugía
El tiempo de recuperación después de la intervención quirúrgica depende de cada persona. Es frecuente que, en los primeros días, el paciente sienta molestias, cansancio o debilidad. Forma parte del proceso de recuperación y es temporal, hasta que se produzca la cicatrización externa e interna. Durante los primeros días es probable que se reciban analgésicos para el dolor, se modifique la dieta y se cure la herida, de manera similar a otras intervenciones quirúrgicas, hasta la recuperación total.
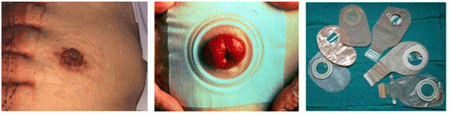
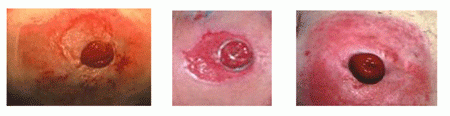
Todo lo relacionado con el estoma:
En caso de que se haya practicado un estoma o ileostomía o colostomía, tanto si es temporal como permanente, es necesario tener un cuidado específico de esta área. Durante los primeros días, el equipo asistencial o el estomaterapeuta le enseñarán a cuidar el estoma y, si no se ha hablado antes de la cirugía, le asesorarán sobre aspectos de la vida cotidiana, emocionales, sexuales y del embarazo.
Radioterapia
Los efectos secundarios de la radioterapia pueden ser diferentes, en función del tipo de radioterapia utilizada, de la dosis y de la zona del cuerpo irradiada. Los más habituales en el tratamiento del cáncer colorrectal son:
Quimioterapia
La quimioterapia actúa específicamente contra las células que se dividen rápidamente, ya sean células cancerosas o sanas. Es por esto que pueden aparecer efectos secundarios, el tipo y la intensidad de los cuales pueden ser diferentes, dependiendo del medicamento utilizado, la dosis y la duración. Teniendo en cuenta la localización de las células que se dividen rápidamente, los efectos secundarios se relacionan con:
- Células de la sangre: cuando la quimioterapia afecta a las células sanas de la sangre puede aumentar el riesgo de infecciones, aparición de hematomas, hemorragia y más debilidad y cansancio del habitual.
- Células de las raíces del cabello: dependiendo del medicamento utilizado, puede comportar la pérdida del cabello o el cambio de color y consistencia del mismo.
- Células del tubo digestivo: se encuentran en la boca, el estómago y otras partes del aparato digestivo. Puede producirse pérdida de apetito, náuseas, vómitos, diarrea, dificultad para tragar o presencia de aftas en la boca y los labios.
Los efectos secundarios más frecuentes en el tratamiento con quimioterapia y terapias dirigidas contra dianas moleculares del cáncer colorrectal son:
Terapias con dianas moleculares
Los efectos secundarios de los anticuerpos monoclonales son similares a los procesos de resfriado y gripe, p. ej. fiebre, escalofríos, debilidad o náuseas. Estos síntomas suelen atenuarse después del primer tratamiento.
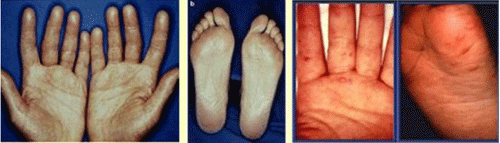
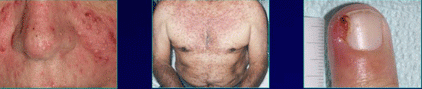
Específicamente, el cetuximab y el panitumumab destacan por su típica afectación cutánea en forma de dermatitis acneiforme (parecido al acné juvenil) en la cara y el tronco. El bevacizumab y el aflibercept pueden producir hemorragias (p. ej. por la nariz o rectorragias tumorales) e hipertensión arterial, y puede aumentar ligeramente el riesgo de accidentes vasculares o de perforación intestinal, y proteinuria (eliminación de proteínas por orina).
Programas de cribado
El pronóstico del cáncer colorrectal depende fundamentalmente de su estadio en el momento del diagnóstico y su detección en fases precoces se asocia a una elevada probabilidad de curación. Sin embargo, en la actualidad más del 40% de los casos se diagnostican en estadios avanzados, con presencia de diseminación linfática regional o metástasis en otros órganos. La principal causa de su diagnóstico tardío es que no produce síntomas o éstos pueden confundirse con facilidad con otros trastornos intestinales benignos de importancia menor.
Los estudios científicos indican que un sencillo análisis de heces, que puede realizarse en el propio domicilio, permite alertar sobre la necesidad de realizar una colonoscopia. En una minoría de las personas con test positivo, ésta exploración detecta cánceres en estadios precoces antes de que aparezcan los síntomas. En la mayor parte de los casos se diagnostican pólipos benignos, cuya resección disminuye de forma considerable el riesgo de cáncer en el futuro.
TEST DE SANGRE OCULTA EN HECES inmunológico (TSOHi):
Es un test que usted puede hacer en su casa, recogiendo una sola muestra de heces que tiene que etiquetar, con unas pegatinas que le enviaremos cuando sea invitado al programa (o que le hemos enviado si ya ha sido invitado).
Posteriormente será analizada, una vez que usted la entregue en su Centro de Salud (área administrativa) o dónde le indiquen.
En la Comunidad de Madrid se ha puesto en marcha un programa de cribado para el diagnóstico precoz de esta enfermedad. Si tiene entre 50 y 69 años, infórmese en: www.comunidad.madrid/cribadocancercolon.
El programa de cribado de cáncer de colon en la Comunidad de Madrid (PREVECOLON) se irá implantando de forma progresiva en todos los centros de salud. Si usted tiene entre 50 y 69 años y no tiene criterios de exclusión recibirá una llamada de invitación al programa cuando se inicie en su centro de salud, por la cual deberá acudir al mismo para recibir información al respecto y recoger el kit/tubo colector para realizar en casa el test de sangre oculta en heces y volver a entregarlo en su centro de salud.