IESP - Enfermedades transmisibles

En estos últimos años es de destacar la aparición de dos enfermedades que han condicionado de forma importante la epidemiología de las enfermedades transmisibles: desde 2020 en adelante, la pandemia por covid-19, y la aparición en 2022 de una nueva enfermedad en nuestro medio conocida previamente como viruela del mono o “monkeypox” (en adelante “mpox”). Se expone a continuación un resumen agrupado por mecanismo de transmisión.
Enfermedades prevenibles por vacunación
En 2024 tanto la enfermedad meningocócica (EMI) como la enfermedad invasiva por neumococo (ENI) y por Haemophilus influenzae (EIHi) han aumentado su incidencia con respecto al año 2023, alcanzando tasas similares a las del período prepandémico. Se desarrolló un brote poblacional de tosferina durante el primer semestre del año, que ya había comenzado en los últimos meses del año 2023, alcanzándose en el 2024 la mayor incidencia de esta enfermedad en los últimos 20 años, con un pico máximo en el mes de abril. La incidencia de parotiditis se mantiene en tasas bajas desde la pandemia de covid-19. Respecto al sarampión, después de 4 años sin detectarse circulación del virus (sólo casos esporádicos importados), durante 2024 se detectaron pequeños brotes autóctonos.
En la siguiente tabla se muestra la evolución del número de casos de Enfermedades de Declaración Obligatoria prevenibles por vacunación en la Comunidad de Madrid, de 2019 a 2024.
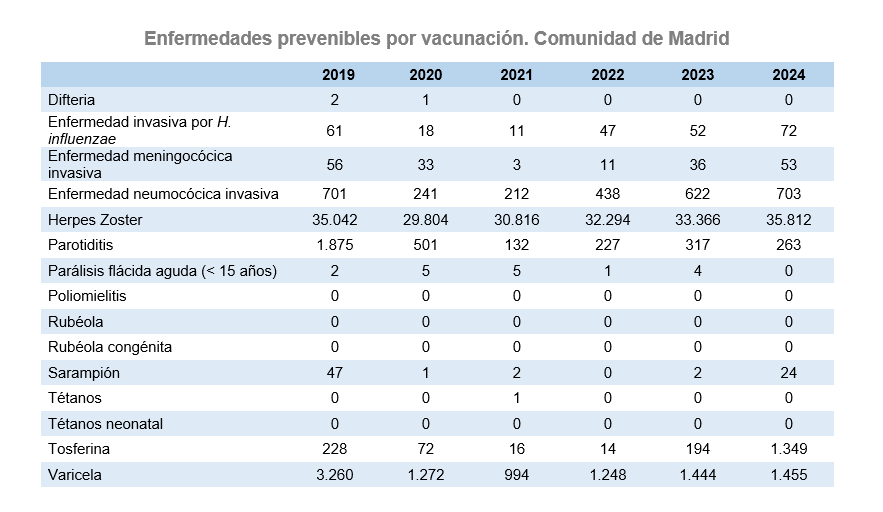
Fuente: EDO.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
Más información:
Vigilancia Epidemiológica | Comunidad de Madrid
Morbilidad por enfermedades de declaración obligatoria. Año 2023. Comunidad de Madrid https://gestiona3.madrid.org/bvirtual/BVCM051410.pdf
Enfermedades de transmisión respiratoria
En 2024 los casos de gripe han disminuido un 24,8% con respecto al año anterior. La tasa de incidencia de gripe por 100.000 habitantes en el 2024 sigue manteniéndose en valores muy inferiores a los registrados en los años previos a la pandemia. La incidencia de legionelosis ha disminuido en un 32% con respecto a 2023, y sigue siendo mayor en relación al periodo prepandémico. Los dos casos de lepra declarados por la Comunidad de Madrid del 2024 corresponden a casos importados. La tuberculosis ha aumentado su incidencia un 7,2% con respecto al 2023, alcanzando cifras similares a las del periodo prepandémico. Con motivo de la estrategia de inmunización poblacional con Nirsevimab, puesta en marcha en el 2023, la Comunidad de Madrid mantiene la vigilancia epidemiológica reforzada e individualizada de cada caso de infección por VRS. De todos los casos diagnosticados en 2024, 540 (11,2%) corresponden a población con indicación de inmunización.
En la siguiente tabla se muestra la evolución del número de casos de Enfermedades de Declaración Obligatoria de transmisión respiratoria en la Comunidad de Madrid, de 2019 a 2024.
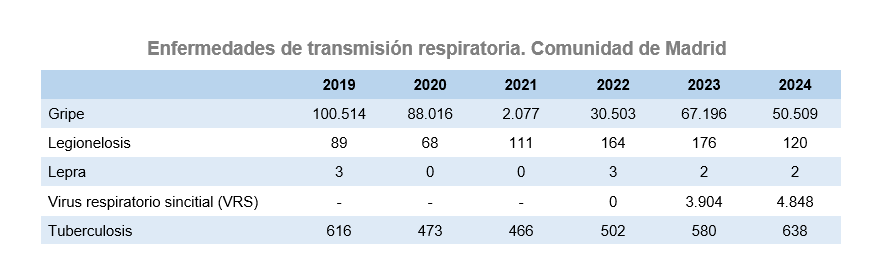
Fuente: EDO.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
Más información:
Vigilancia Epidemiológica | Comunidad de Madrid
Morbilidad por enfermedades de declaración obligatoria. Año 2023. Comunidad de Madrid https://gestiona3.madrid.org/bvirtual/BVCM051410.pdf
Enfermedades de transmisión zoonótica
Las enfermedades de transmisión zoonótica han mantenido una situación de baja incidencia como en años previos.
En la siguiente tabla se muestra la evolución del número de casos de Enfermedades de Declaración Obligatoria de transmisión zoonótica en la Comunidad de Madrid, de 2019 a 2024.
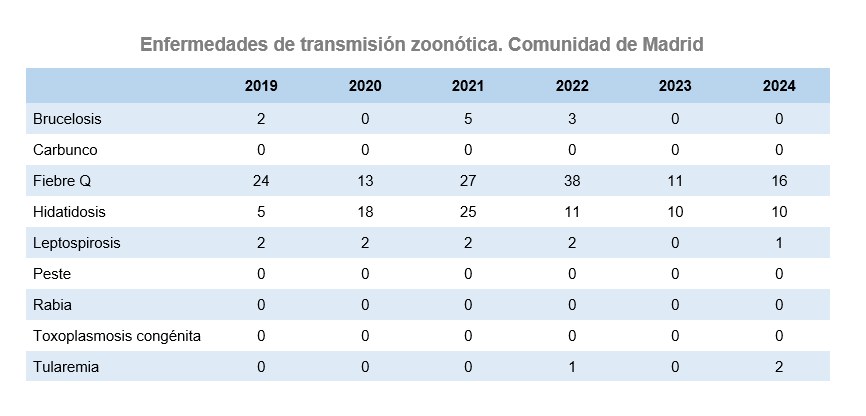
Fuente: EDO.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
Más información:
Vigilancia Epidemiológica | Comunidad de Madrid
Zoonosis no alimentarias | Comunidad de Madrid
Morbilidad por enfermedades de declaración obligatoria. Año 2023. Comunidad de Madrid https://gestiona3.madrid.org/bvirtual/BVCM051410.pdf
Enfermedades transmitidas por vectores
En 2024 para todas las enfermedades transmitidas por vectores de las que se han registrado casos estos han alcanzado cifras superiores a las de 2023 excepto para la enfermedad por virus Chikungunya. Excepto en la mayor parte de los casos de leishmaniasis y de fiebre exantemática mediterránea, para el resto de enfermedades los casos han sido importados (infecciones que han tenido su origen fuera de España y diagnosticadas en personas con residencia –al menos temporal- en la Comunidad de Madrid). Durante el año 2024 ha tenido lugar un aumento muy notable de casos de dengue a nivel mundial.
En la siguiente tabla se muestra la evolución del número de casos de Enfermedades de Declaración Obligatoria transmitidas por vectores en la Comunidad de Madrid, de 2019 a 2024.

Fuente: EDO.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
Más información:
Vigilancia Epidemiológica | Comunidad de Madrid
Morbilidad por enfermedades de declaración obligatoria. Año 2023. Comunidad de Madrid https://gestiona3.madrid.org/bvirtual/BVCM051410.pdf
Leishmaniasis
Durante el año 2024 se registraron en la Comunidad de Madrid 60 casos de leishmaniasis. La tasa de incidencia acumulada fue de 0,86 casos por 100.000 habitantes.

Fuente: EDO.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
Más información:
Leishmaniasis https://www.comunidad.madrid/servicios/salud/leishmaniasis
Enfermedades de transmisión alimentaria
En 2024 se han producido incrementos en la incidencia en campilobacteriosis –siguiendo la tendencia iniciada en 2020-, en giardiasis -en este caso el aumento es constante desde 2021- y en hepatitis A –en la que se está produciendo un importante incremento asociado a la transmisión durante las relaciones sexuales. La incidencia de shigelosis ha aumentado ligeramente. La incidencia de criptosporidiosis y salmonelosis ha disminuido En el resto de enfermedades de transmisión alimentaria en vigilancia, la incidencia se mantiene prácticamente constante.
En la siguiente tabla se muestra la evolución del número de casos de Enfermedades de Declaración Obligatoria de transmisión alimentaria en la Comunidad de Madrid, de 2019 a 2024.
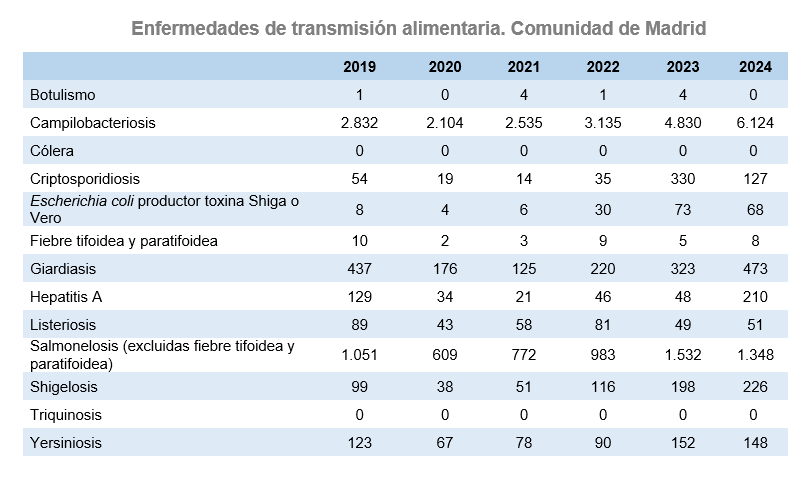
Fuente: EDO.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
Más información:
Vigilancia Epidemiológica | Comunidad de Madrid
Zoonosis alimentarias | Comunidad de Madrid
Morbilidad por enfermedades de declaración obligatoria. Año 2023. Comunidad de Madrid https://gestiona3.madrid.org/bvirtual/BVCM051410.pdf
Hepatitis A
Durante el año 2023 se registraron 48 casos en la Comunidad de Madrid, 2 casos más que en el año 2022, llegando en 2024 los casos notificados a 210, con lo que la tasa de incidencia pasa de 0,7 a 3,0 casos por 100.000 habitantes.
El 52,0% de los casos notificados en 2023 eran hombres. La edad media fue de 42,6 años, con un rango que osciló entre 2 y 91 años. En los casos notificados en 2024 y primer trimestre de 2025 aumenta la proporción de hombres hasta superar el 80%, con una mediana de edad en torno a los 30 años, requieren ingreso hospitalario más del 60% de los casos. La información clínica disponible a partir de la investigación epidemiológica indica que la infección ha tenido lugar a través de un contagio en relaciones sexuales entre hombres en un porcentaje elevado de los casos.
En la siguiente figura se puede observar la evolución anual de las tasas por 100.000 habitantes de casos de hepatitis A.

Fuente: EDO.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
Más información:
Listeriosis
En 2024 se han notificado 51 casos de listeriosis, 2 más que los registrados en 2023, pasando la tasa de incidencia de 0,71 a 0,73 casos por 100.000 habitantes.
Más información:
Salmonelosis (excepto Salmonella typhi y paratyphi)
En el 2024 se han notificado 1.348 casos de salmonelosis en la Comunidad de Madrid, con una incidencia de 19,97 casos por 100.000 habitantes. En el 2023 se registraron 1.532 casos en la Comunidad de Madrid (549 casos más que en 2022), lo que representa una incidencia de 22,33 casos por 100.000 habitantes.
Más información:
Salmonelosis: la zoonosis más común en brotes alimentarios | Comunidad de Madrid
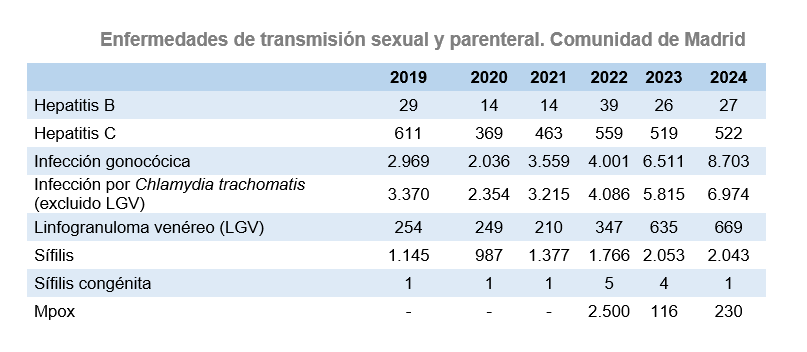
Enfermedades de transmisión sexual y parenteral
En 2024, la infección por Chlamydia trachomatis y el linfogranuloma venéreo, y la infección gonocócica, vuelven a registrar incrementos importantes en sus tasas de incidencia tras la pandemia de covid-19. La sífilis, sin embargo, presenta cifras similares a las del año anterior, y se ha registrado solo un caso de sífilis congénita (4 en 2023 y 5 en 2022). Los casos de hepatitis B aguda en 2024 se mantienen muy similares a los de 2023.
En relación con el mpox (llamada anteriormente viruela del mono o monkeypox), desde el origen del brote en mayo de 2022 y durante 2023 y 2024, se han declarado casos de manera continuada, constatando que el virus causante de la enfermedad circula de forma sostenida y con un patrón de transmisión similar al inicial. En 2024 se han notificado casi el doble de casos que el año anterior, alcanzando una tasa de 3,28 casos por 100.000 habitantes.
En la siguiente tabla se muestra la evolución del número de casos de Enfermedades de Declaración Obligatoria de transmisión sexual y parenteral en la Comunidad de Madrid, de 2019 a 2024, como puede observarse el incremento de estas enfermedades en los últimos años es muy importante.
Fuente: EDO.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
Más información:
Vigilancia Epidemiológica | Comunidad de Madrid
Morbilidad por enfermedades de declaración obligatoria. Año 2023. Comunidad de Madrid https://gestiona3.madrid.org/bvirtual/BVCM051410.pdf
Morbilidad por infecciones de transmisión sexual, mpox, hepatitis B y C. Comunidad de Madrid, 2023
Infecciones relacionadas con la asistencia sanitaria
Las infecciones relacionadas con la asistencia sanitaria (IRAS) son aquellas que los pacientes adquieren como consecuencia de la atención o los procedimientos recibidos en un centro asistencial. Estas infecciones son especialmente frecuentes en el ámbito hospitalario y representan un problema significativo de salud pública debido a su elevada morbilidad y mortalidad.
A lo largo de 2024 han participado en el estudio de prevalencia de IRAS en la Comunidad de Madrid 55 hospitales, con un total de 13.563 camas estudiadas y 10.557 pacientes revisados. El 7,63% de los pacientes presentaban alguna IRA en el momento del estudio, el 55,8% eran hombres y el 67,4% tenían 65 años o más. El 57,0% del total de pacientes estudiados presentaba al menos un factor de riesgo intrínseco, siendo los factores de riesgo más prevalentes la diabetes (25,3%), las neoplasias (22,7%) y la enfermedad pulmonar obstructiva crónica (EPOC, 17,9%). Entre los factores de riesgo extrínsecos los más frecuentes eran la presencia de cirugía previa (17,8%) y el catéter urinario (17,2%).
Durante 2023 y 2024 la Comunidad de Madrid ha participado con 9 centros en el estudio europeo HALT-4 (Healthcare-associated infections and Antimicrobial use in European Long-term Care Facilities-4), cuyo objetivo es analizar la prevalencia de IRAS y uso de antimicrobianos en la población residente en centros de larga estancia para personas mayores. La prevalencia de IRAS fue de 4,5%. Las infecciones más frecuentes fueron las gastrointestinales (34,3%), seguidas de las respiratorias sin incluir covid-19 (23,9%), del tracto urinario (22,4%) y de la piel (13,4%). El porcentaje de residentes en tratamiento con antimicrobianos fue del 3,0%. Los antimicrobianos más utilizados fueron los betalactámicos y las enterobacterias los microorganismos más prevalentes.
Vigilancia de multirresistencias antimicrobianas
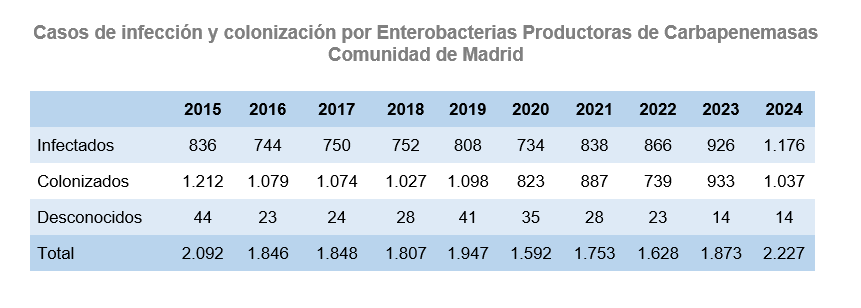
La OMS ha declarado que la resistencia a los antimicrobianos es una de las 10 principales amenazas de salud pública a las que se enfrenta la humanidad. El uso indebido y excesivo de los antimicrobianos es el principal factor que determina la aparición de patógenos farmacorresistentes. La Consejería de Sanidad de la Comunidad de Madrid realiza la vigilancia de las Enterobacterias Productoras de Carbapenemasas (EPC) siguiendo las directrices del Plan de Prevención y Control frente a la infección por EPC en la Comunidad de Madrid. Su objetivo es reducir el impacto de las infecciones por EPC en la salud de la población y establecer la vigilancia epidemiológica en todos los hospitales de la Comunidad de Madrid. Esta vigilancia estableció la declaración obligatoria de los casos confirmados de infección y colonización por EPC.
Entre los años 2015 a 2024 se han notificado en la Comunidad de Madrid un total de 18.613 casos nuevos de pacientes infectados y/o colonizados por EPC. Se registraron 8.430 infecciones (45,3% del total) y 9.909 colonizaciones (53,2% del total). En 274 casos (1,5%) se desconocía el estado de portador. En 2023 y 2024 se observa un incremento de infecciones con respecto a años anteriores, en los que permanecen más estables los datos de infecciones y colonizaciones, predominando las colonizaciones.
Fuente: Sistema de Información de Infecciones Relacionadas con la Asistencia Sanitaria (VIRAS), DGSP.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
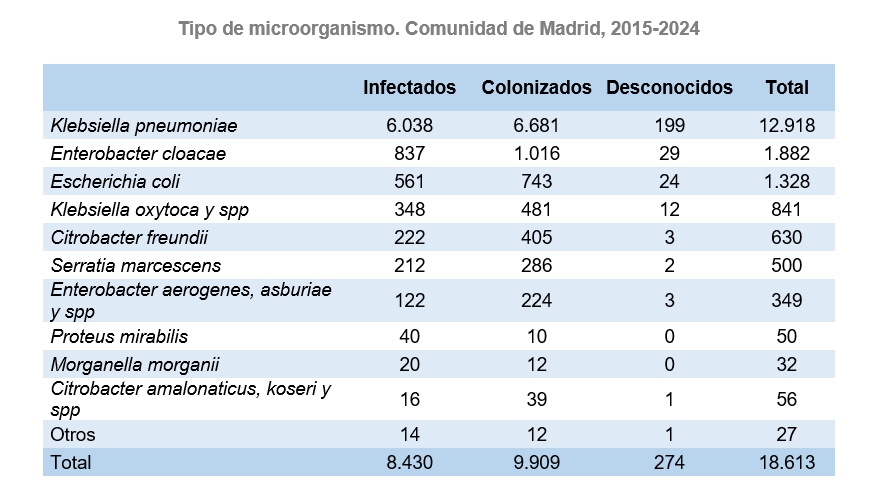
Entre los casos notificados hasta 2024 el microorganismo aislado más frecuentemente es Klebsiella pneumoniae, con 12.918 aislamientos (69,4%), seguido por Enterobacter cloacae con 1.882 aislamientos (10,1%) y en tercer lugar Escherichia coli, con 1.328 casos aislados (7,1%).
Fuente: Sistema de Información de Infecciones Relacionadas con la Asistencia Sanitaria (VIRAS), DGSP.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
En los microorganismos aislados el tipo de carbapenemasa más frecuente es la OXA-48, confirmada en 8.503 casos (45,7%). Durante los últimos años se observa un incremento progresivo de KPC, que desde 2021 es el segundo tipo de resistencia más frecuente.

Fuente: Sistema de Información de Infecciones Relacionadas con la Asistencia Sanitaria (VIRAS), DGSP.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
Vigilancia de la infección de localización quirúrgica
Las infecciones de localización quirúrgica (ILQ) son un importante problema que pueden limitar los beneficios de las intervenciones quirúrgicas. En la Comunidad de Madrid, en el año 2006, se creó el Sistema de Vigilancia y Control de la infección hospitalaria según orden 1087/2006 dentro del marco de desarrollo de la Red de Vigilancia Epidemiológica. Este sistema de vigilancia establece la obligatoriedad de notificar las ILQ para todos los hospitales de la Comunidad de Madrid tanto públicos como privados. El sistema contempla la vigilancia de la ILQ de los pacientes sometidos a unos procedimientos quirúrgicos seleccionados obligatorios.
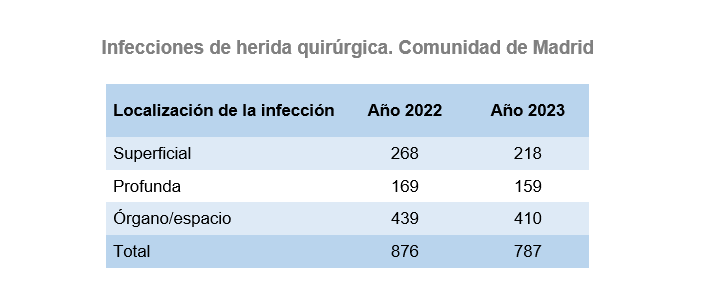
Los datos de los procedimientos vigilados en 2022 y 2023 proceden de 51 hospitales públicos y privados. Se han vigilado 24.281 procedimientos en 2022 y 23.178 en 2023.
Las infecciones de herida quirúrgica se clasifican en función de su localización en 3 categorías: superficiales, profundas y de órgano-espacio.
Fuente: Sistema de Información de Vigilancia de las Infecciones Relacionadas con la Asistencia Sanitaria (VIRAS), DGSP.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
Las infecciones más frecuentes en números absolutos son las relacionadas con cirugía de colon y cirugía de prótesis de cadera y de rodilla.
La incidencia global de infección de herida quirúrgica fue del 3,60% en 2022 y del 3,40% en 2023, aunque estos datos varían considerablemente según el tipo de intervención quirúrgica vigilada.

Fuente: Sistema de Información de Vigilancia de las Infecciones Relacionadas con la Asistencia Sanitaria (VIRAS), DGSP.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
Más información:
Infecciones relacionadas con la asistencia sanitaria (IRAS)
https://www.comunidad.madrid/servicios/salud/infecciones-relacionadas-asistencia-sanitaria-iras
Prevención y Control de las infecciones por EPC https://www.comunidad.madrid/servicios/salud/prevencion-control-infecciones-epc
Prevalencia de las infecciones relacionadas con la asistencia sanitaria y uso de antimicrobianos. Resumen Estudio EPINE. Comunidad de Madrid, 2023
https://gestiona3.madrid.org/bvirtual/BVCM051456.pdf
Prevalencia de Infecciones Relacionadas con la Asistencia Sanitaria y Uso de Antimicrobianos en los Centros Residenciales de Larga Estancia. Proyecto HALT4. Comunidad de Madrid 2024
https://gestiona3.madrid.org/bvirtual/BVCM051474.pdf
Vigilancia de las Infecciones Relacionadas con la Asistencia Sanitaria. Enterobacterias productoras de Carbapenemasas. Comunidad de Madrid. Años 2014-2023
https://gestiona3.madrid.org/bvirtual/BVCM051344.pdf
Vigilancia de la infección de localización quirúrgica en la Comunidad de Madrid. Años 2022-2023
Brotes
A efectos de vigilancia, se considera brote epidémico la aparición de dos o más casos de la misma enfermedad asociados en tiempo, lugar y persona. En 2024 se han registrado en la Comunidad de Madrid un total de 421 brotes, con 9.572 casos asociados.
En la siguiente tabla se muestran los datos relativos a brotes ocurridos en la Comunidad de Madrid (excepto covid-19), en los años 2023 y 2024.
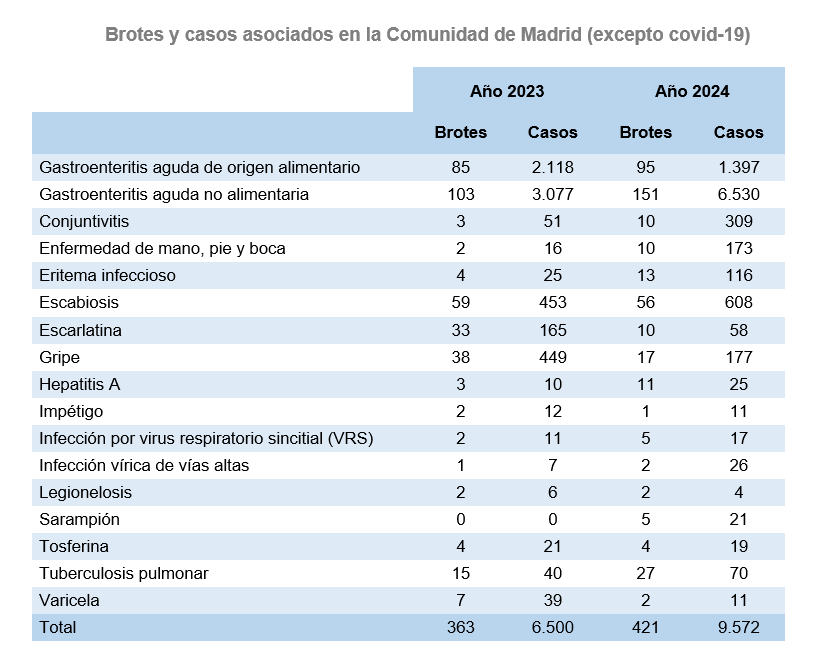
Fuente: Registro Regional de Brotes Epidémicos.
Elaboración: Área de Vigilancia y Control de Enfermedades Transmisibles.
Más información:
Vigilancia Epidemiológica | Comunidad de Madrid
Brotes epidémicos en la Comunidad de Madrid, año 2023.




