El Servicio de Oftalmología del Hospital Universitario del Henares comenzó su actividad en marzo de 2008 y ha conseguido posicionarse como uno de los servicios más eficientes del Servicio Madrileño de Salud. Desde sus comienzos se ha caracterizado por desarrollar una intensa actividad asistencial, avalada por cifras que se materializan en 24.000 consultas y en 2.000 intervenciones quirúrgicas anuales. Paralelamente, ha ido creciendo en prestaciones y cartera de servicios, estando en el momento actual en disposición de ofrecer a nuestros pacientes una atención oftalmológica integral que abarca todas las superespecialidades de la Oftalmología.
- Somos un servicio universitario donde la formación continuada, la docencia tanto grado como postgrado y la investigación, son aspectos esenciales de la dinámica habitual de los profesionales.
- El éxito del Servicio de Oftalmología se puede resumir en los siguientes puntos:
En primer lugar la profesionalidad, talento y esfuerzo del equipo de profesionales que integran toda la cadena del proceso de atención oftalmológica desde que el paciente acude a nosotros con un problema visual. Gracias al buen hacer de todos ellos, médicos-oftalmólogos altamente cualificados, optometristas de amplia trayectoria y experiencia, la dedicación y profesionalidad de enfermeras y auxilares especializadas y a un personal administrativo que trabaja con eficiencia y empatía, sumado a los excelentes resultados médicos y quirúrgicos obtenidos en nuestros pacientes, hemos conseguido una gran fidelización de nuestros pacientes y sin duda ha sido el verdadero motor que ha impulsado el crecimiento del servicio.
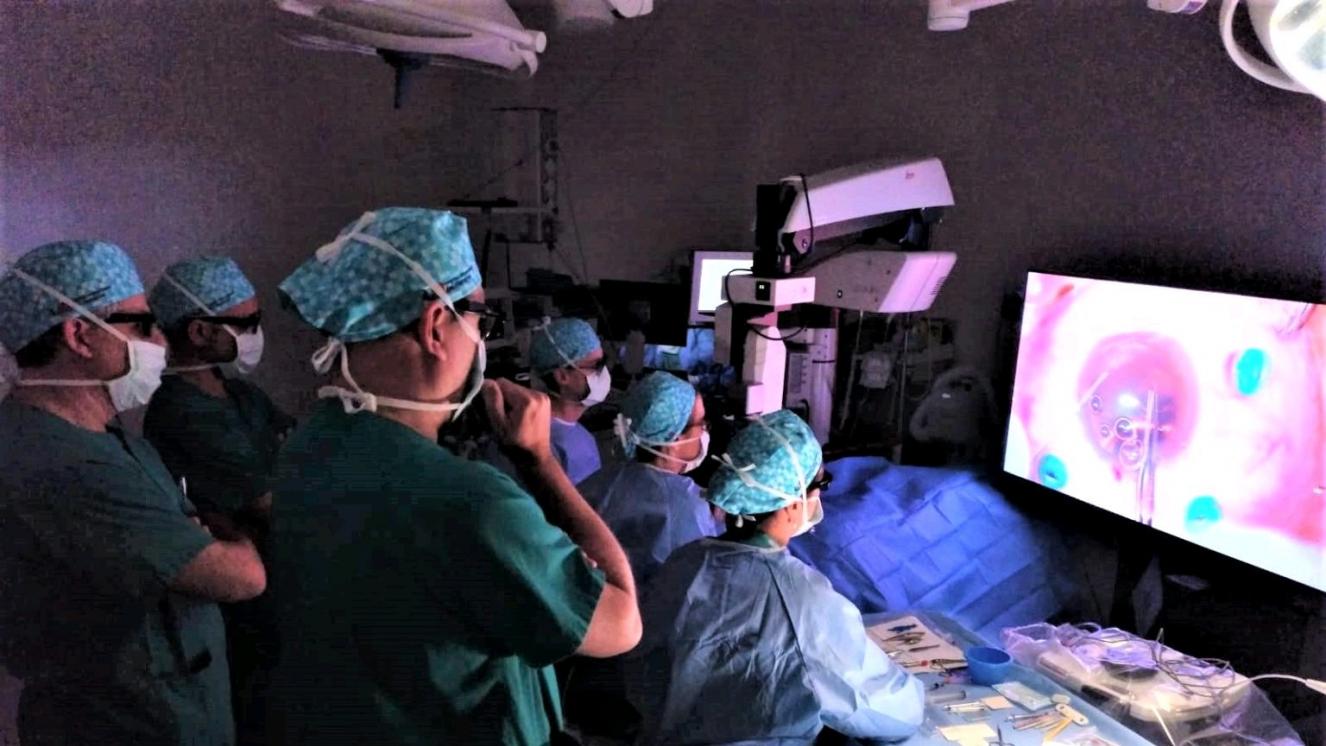
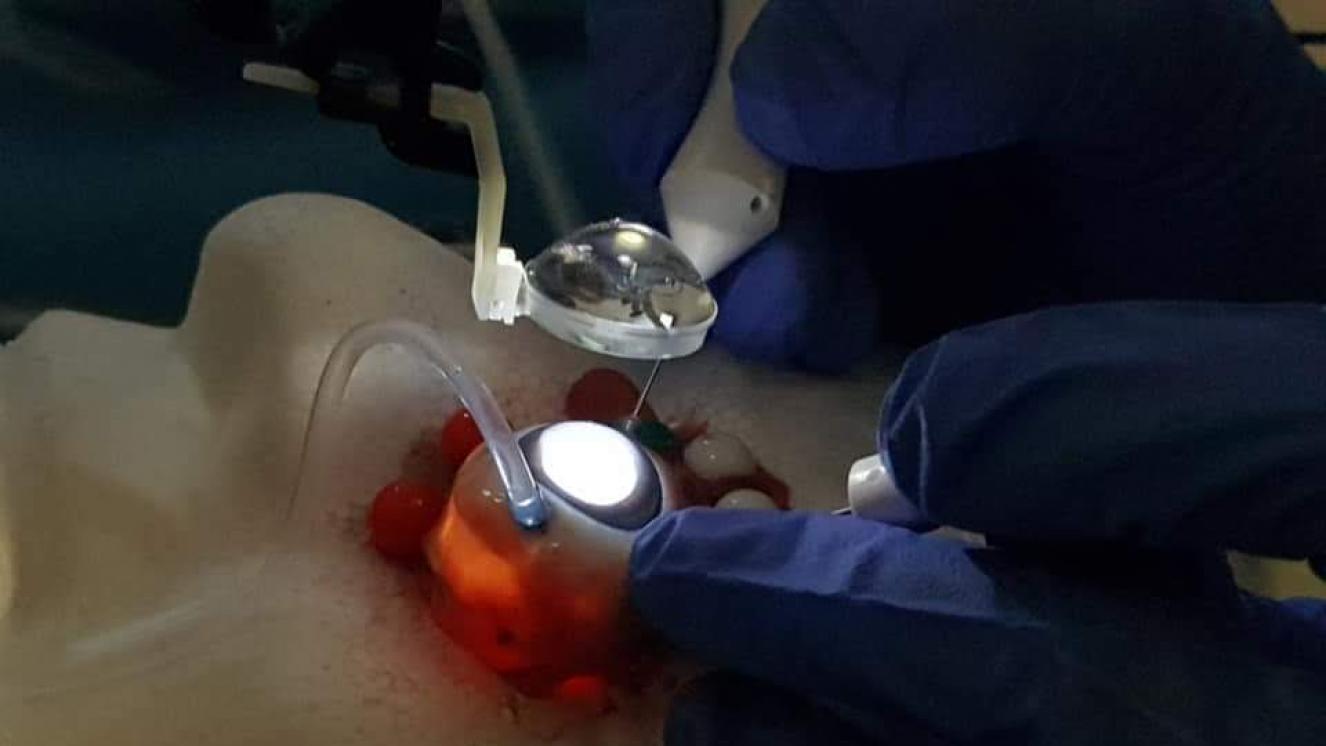
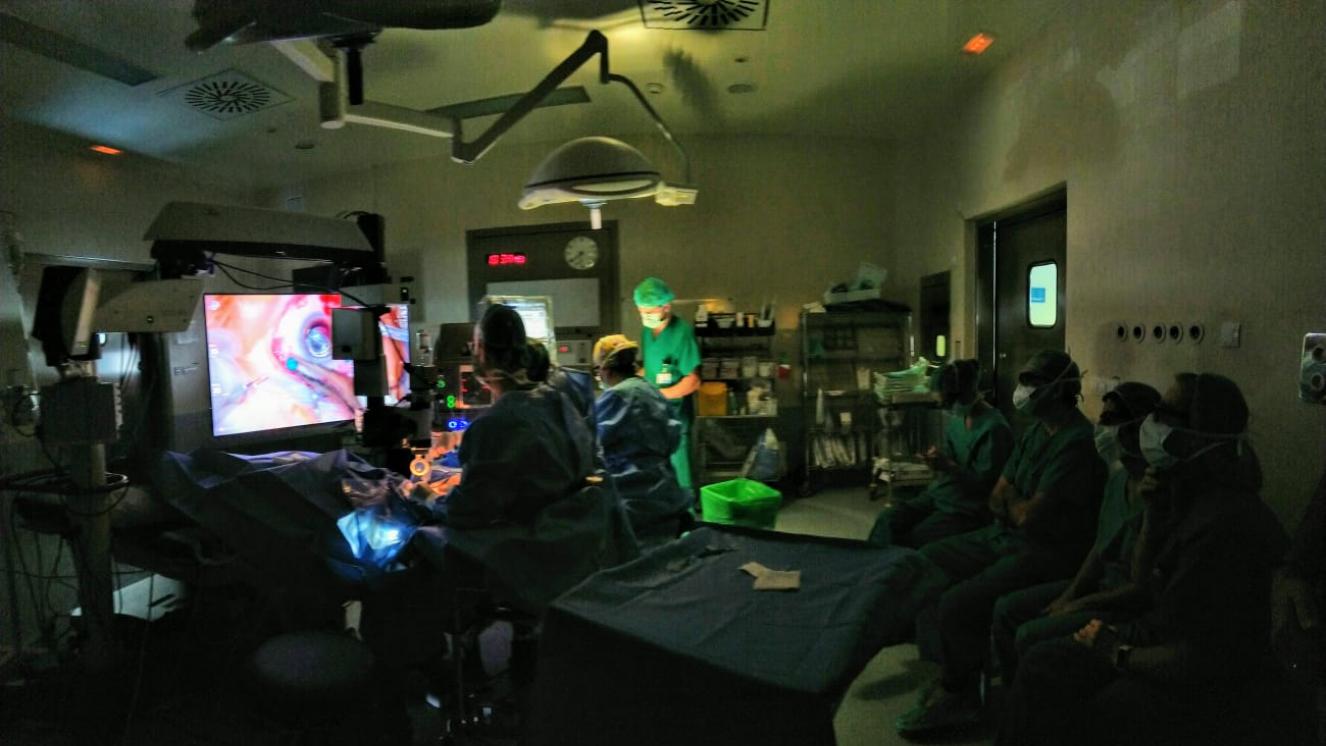
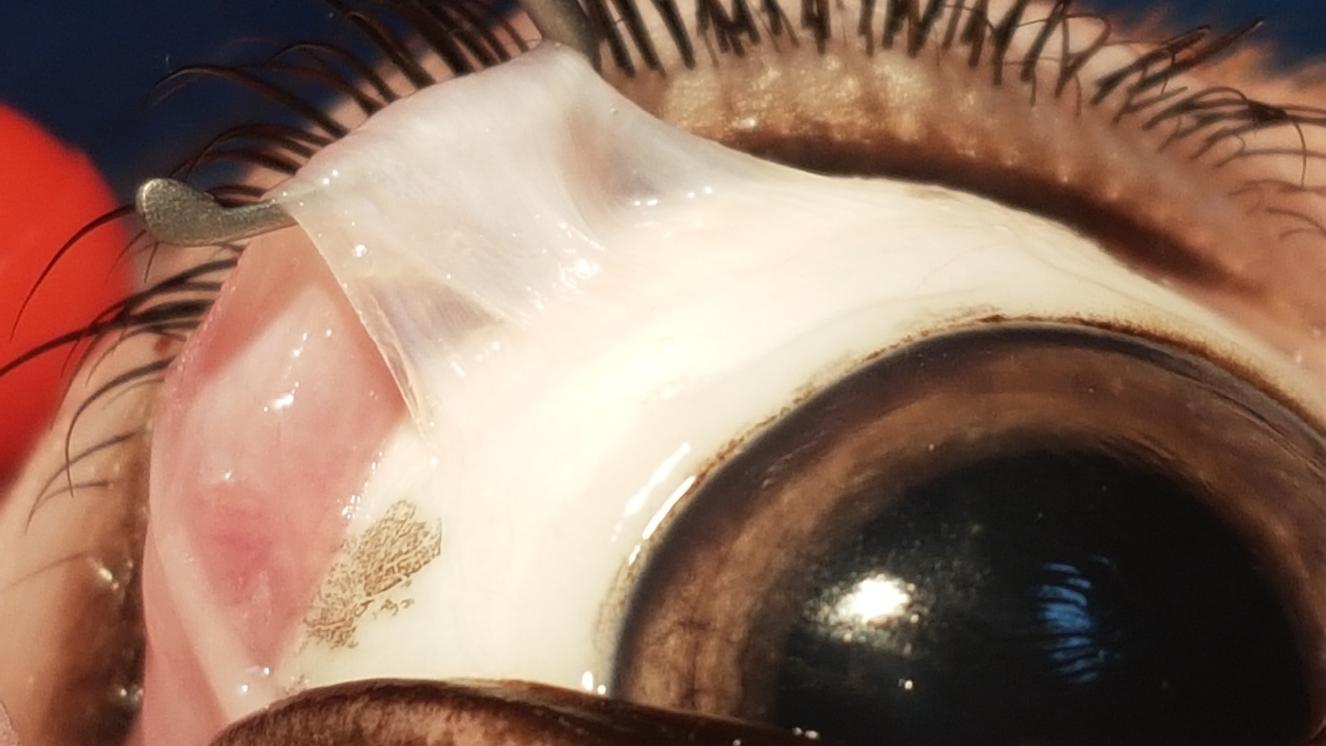
En segundo lugar, y una de las fortalezas del servicio, es su alta tecnificación y equipamiento diagnóstico y terapéutico de última generación situándose a la altura de los grandes hospitales de tercer nivel, siendo uno de los hospitales pioneros en cirugía oftálmica en 3D.
El servicio está en permanente renovación y mejora continua de sus procesos y protocolos de actuación tanto en sus aspectos clínicos adaptándolos con rigor a la evidencia científica.
Por último, dispone de amplias instalaciones tanto en quirófano como en consultas individuales que facilitan una respetuosa atención, confidencialidad y confort para los pacientes y sus familiares.
Conscientes de que aún queda mucho camino por recorrer pero satisfechos por los logros adquiridos en tan poco tiempo, seguimos trabajando con el empeño de lograr una excelencia médica de la que puedan beneficiarse nuestros pacientes.
Fdo. Dra. Rosario Cobo Soriano, Jefe de Servicio