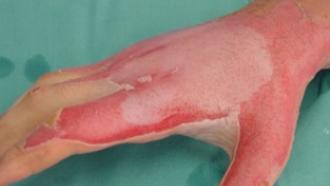
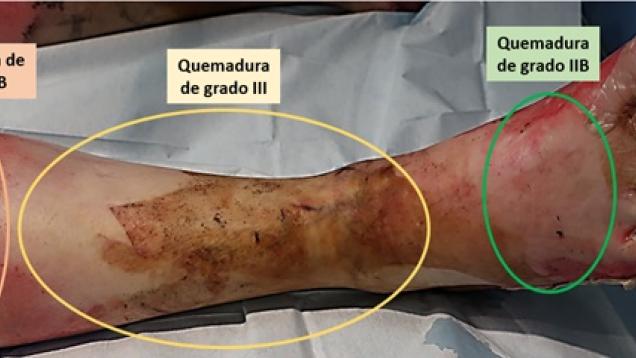
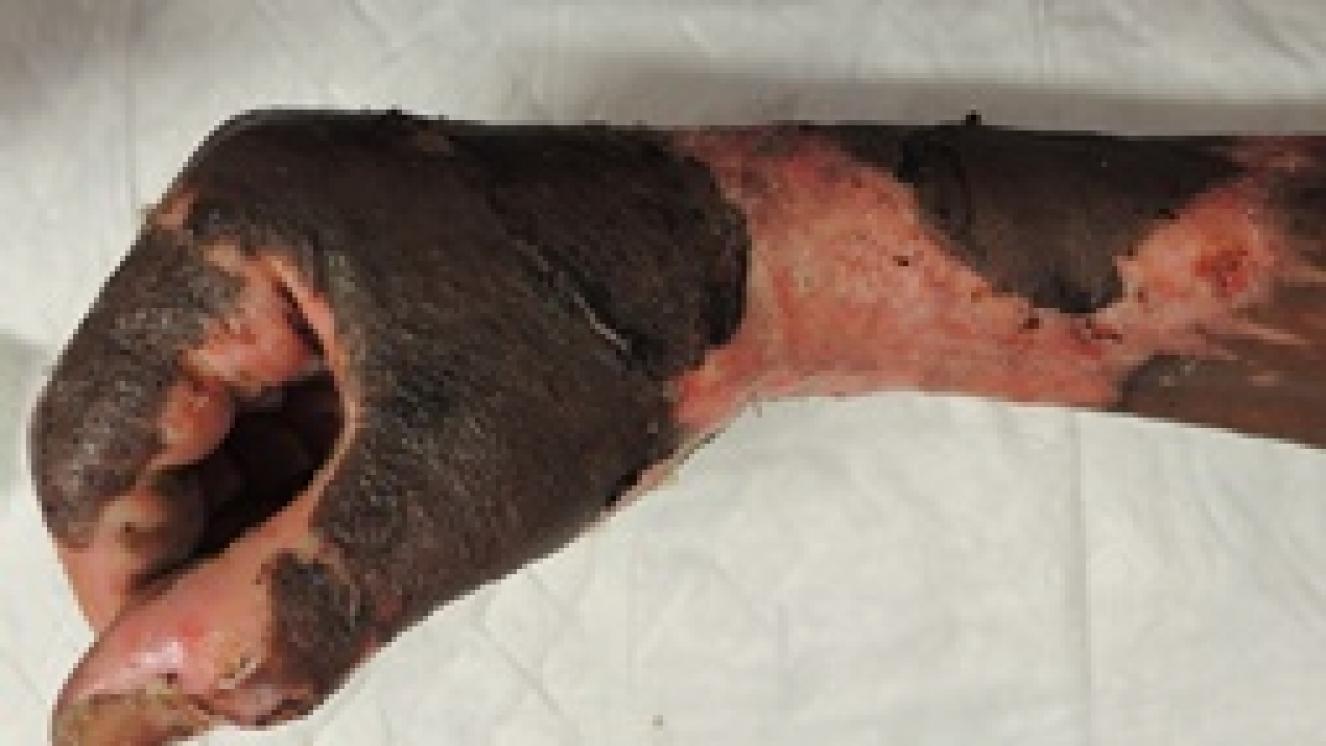
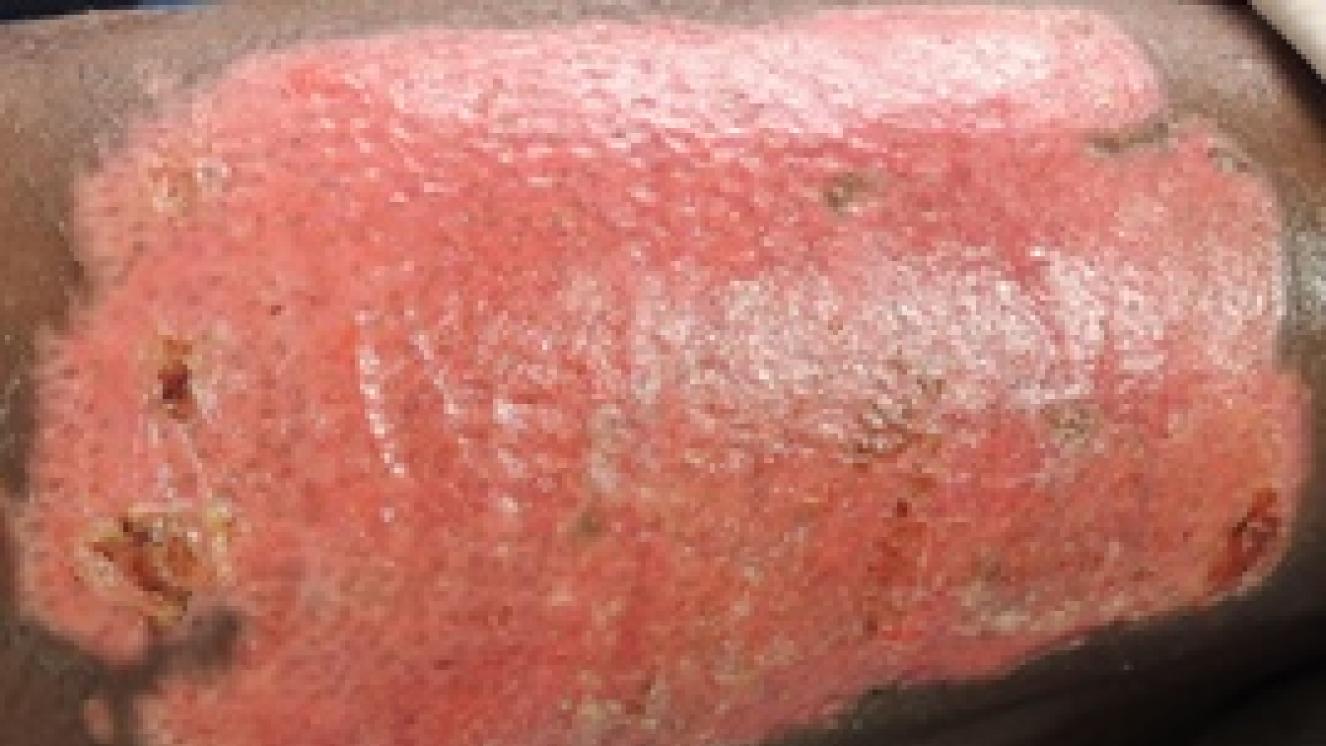
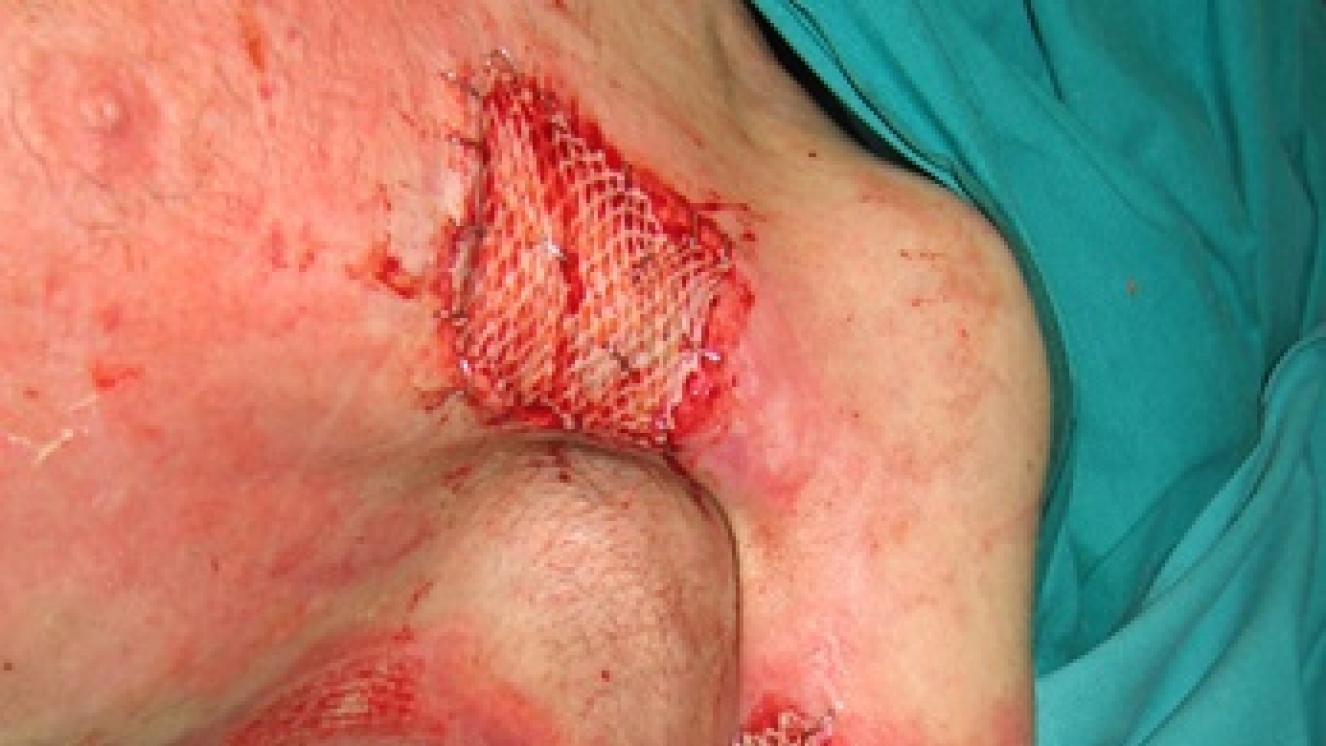
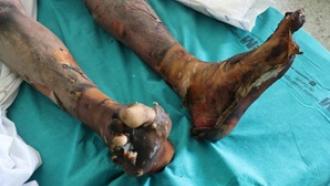
En nuestras casas hay muchas cosas con la que nos podemos quemar: agua o aceite hirviendo, contacto con electrodomésticos o superficies calientes (plancha, vitrocerámica, horno,…), contacto con productos químicos utilizados para la limpieza que pueden quemar, explosión de la caldera o de la bombona de butano, enchufes, cables, …
La primera medida ante un accidente doméstico con capacidad para producir una quemadura, es parar el proceso por el que se están lesionando los tejidos del accidentado, teniendo en cuenta que la persona que ayuda debe protegerse para evitar sufrir también una quemadura. Esta precaución es especialmente importante en las quemaduras con productos químicos o electricidad. Ejemplos de estas precauciones son: cortar la corriente de la casa en caso de quemaduras eléctricas con alargaderas o con cables en mal estado antes de tocarlos, o evitar impregnarse del producto químico que está provocando la quemadura.
En caso de QUEMADURAS PEQUEÑAS hay varias cosas útiles que se pueden realizar:
1. Echar agua abundante a temperatura ambiente sobre la quemadura para enfriar los tejidos quemados y para retirar los restos del producto quemante (en el caso de líquidos calientes, productos de limpieza…).
Se echará agua sobre la quemadura hasta que se calme el dolor. Si se trata de un producto químico, se recomienda quitar la ropa que esté impregnada con el producto y echar agua durante 20-30 minutos.
Irrigar la quemadura con agua a temperatura ambiente es especialmente importante en las quemaduras químicas, manteniendo este lavado por arrastre 20-30 minutos.
Si el agente quemante es un químico en polvo, antes de echar agua, se quitará todo el polvo cepillándolo bien.
La recomendación de echar agua abundante a temperatura ambiente a las quemaduras tiene algunas excepciones. La más importante son las quemaduras muy extensas. En los pacientes grandes quemados es importante mantener la temperatura corporal normal. La hipotermia en la zona quemada provoca que los vasos sanguíneos pequeños se cierren, lo que disminuye el flujo de la sangre y la oxigenación de la zona que se enfría provocando una profundización de la quemadura. Además, si la quemadura es extensa, al echar agua abundante, se puede provocar una hipotermia generalizada (temperatura del cuerpo menor de 35ºC). Esta hipotermia es difícil de recuperar, puede afectar a la respiración y el ritmo del corazón, causando mal funcionamiento del mismo e incluso la muerte.
Otra de las excepciones a la irrigación abundante con agua son las quemaduras químicas con cal en polvo. Se pueden irrigar, pero antes hay que quitar el polvo de cal. Si no se retira este polvo y se echa agua, se producirá una reacción que genera calor, por lo que se agravará la quemadura.
2. No echar nada sobre las quemaduras (ni crema, ni pasta de dientes, ni ninguna otra cosa que pueda ser contraproducente). Acudirá a su médico o a las urgencias de su hospital con un paño limpio y húmedo sobre la quemadura (o con gasas o compresas si dispone de ellas) y con un vendaje holgado que no apriete la zona quemada.
Motivos y ejemplos:
- La pasta de dientes cuentan entre sus ingredientes más habituales con minerales como el flúor y agentes abrasivos tales como el carbonato de calcio. Estas sustancias son químicos que profundizan la quemadura en lugar de favorecerla. Su uso está contraindicado.
- Otras sustancias como la mercromina, u otras cremas, enmascaran el aspecto de la quemadura, por lo que se complica la valoración que tiene que hacer su médico o los especialistas en quemaduras cuando acuda a su Centro de Atención Primaria o a las Urgencias de un Hospital. El diagnóstico de la profundidad de la quemadura es un diagnóstico clínico, es decir, que está basado en el aspecto que tiene la lesión, por lo que para hacer este diagnóstico, el producto que se haya aplicado tendrá que ser retirado, ocasionando un dolor innecesario que se evita si no se aplica nada en la quemadura.
Tan solo puede recomendarse la utilización de algún tipo de loción con un mero efecto hidratante, libre de compuestos que puedan perjudicar la quemadura o emnascararla. Ante la duda, es preferible no utilizar ningún producto.
No está indicado la utilización de productos que tiñan y/o puedan profundizar la quemadura.
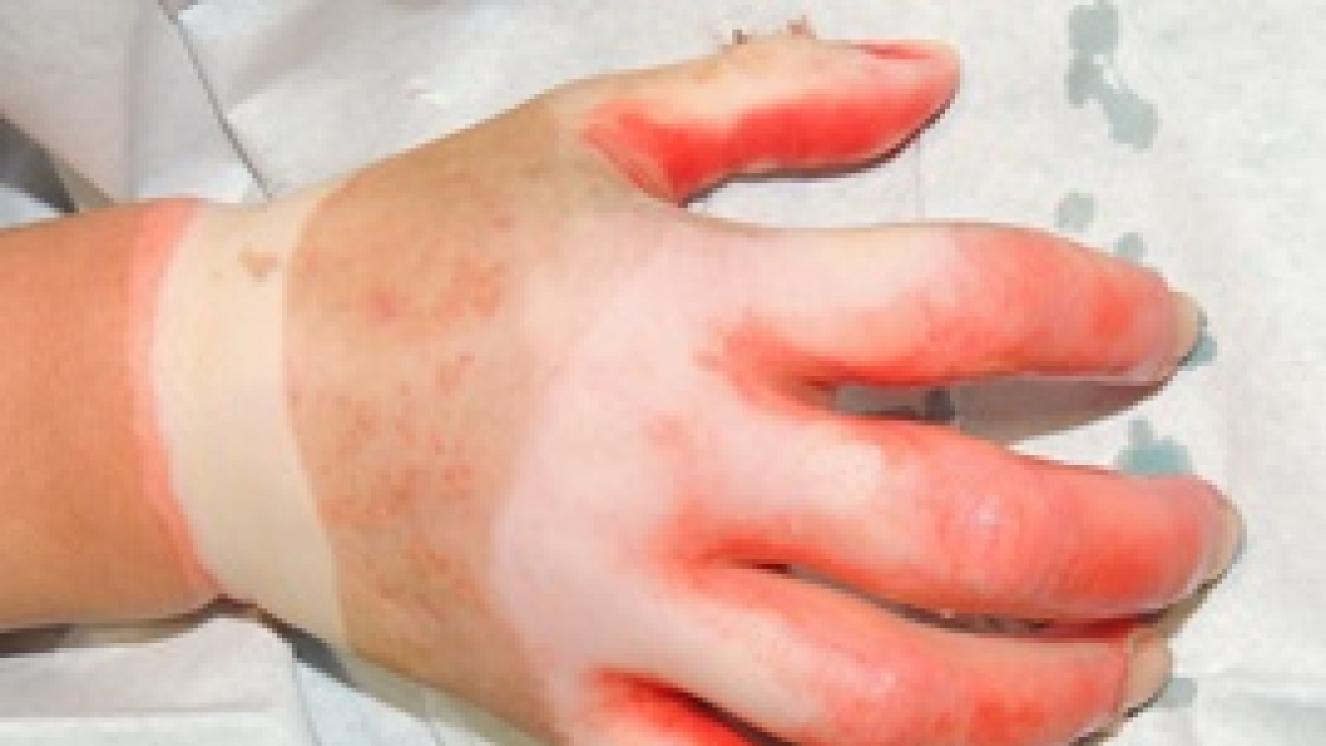
3. Elevar la zona quemada y quitar anillos, reloj, pulseras, cinturones, calcetines, o cualquier otra cosa que esté en la quemadura o en su proximidad: los tejidos se van a hinchar tras la lesión y se pueden comprimir, además de complicarse la retirada de anillos, pulseras,…., con el paso del tiempo